危重症患者由于高分解代谢和营养物质摄入不足,易发生营养不良。今天和大家分享关于肠内营养支持的知识~~
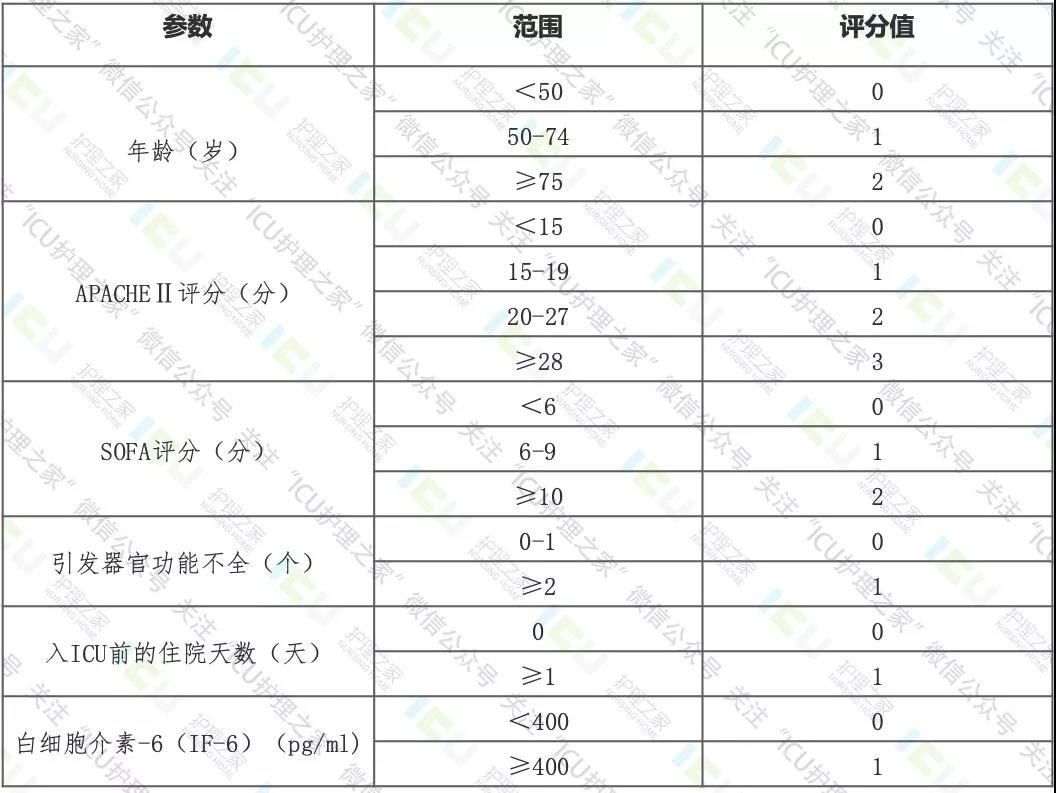
肠内营养支持 临床研究显示,重症患者营养不良的发生率超过50%。营养不良导致患者感染并发症增加,伤口愈合延迟,胃肠道功能受损,呼吸动力受损,压疮发生率增加,使疾病恶化,病程延长,医疗费用增高,死亡率增加。营养支持虽不能完全阻止和逆转危重症患者的病情转归,但在减少患者并发症的发生率与病死率,促进其恢复健康方面却发挥着至关重要的作用 原则 选择适宜的营养支持时机 根据患者病情变化来确定营养支持的时机 控制应激性高血糖 通过使用胰岛素严格控制血糖水平≤8.3mmol/L 选择适宜的营养支持途径 肠外(PN)、完全肠外(TPN)、肠内(EN) 合理的能量供给 应激早期应限制能量和蛋白质的供给量,能量控制在20-25kcal/(kg.d),蛋白质控制在1.2-1.5g/(kg.d) 其它 在补充营养底物的同时,重视营养素的药理作用 营养状态评估 危重症营养风险评分(NUTRIC评分) APACHEⅡ 急性生理与慢性健康评分(APACHEⅡ):是重症患者病情危重程度分级的评估工具,由急性生理评分(APS)、慢性健康状况评分(CHS)及年龄评分三部分组成,评分范围为0-71分,得分越高,患者病情危重程度越重 能量与蛋白质需要量的评估 一般患者能量需要量为25-35kcal/(kg.d), 也可以用BEE为参数指标计算 一般蛋白需要1.2-2.0g/(kg.d),氮平衡(g/d)=摄入氮量(g/d)-[尿氮(g/d)+(3-4)] 基础能量消耗(BEE)计算公式 男性:BEE(kcal)=66.5+13.7×W+5.0×H-6.8×A 女性:BEE(kcal)=65.1+9.56×W+1.85×H-4.68×A 备注: W为体重(kg),H为身高(cm),A为年龄(岁),BEE 以kcal为计算单位,1kcal=4.184kJ 肠内营养支持的评估 是否适宜 胃肠道功能存在,但不能经口正常摄食的重症患者,优先考虑给予EN,只有EN不可实施时才考虑PN 供给时机 不能进食的患者在24-48小时内开始早期肠内营养支持 特殊疾病配方制剂 适用于某种疾病患者,如糖尿病、呼吸功能障碍、肝功能障碍患者等 整蛋白型制剂 以整蛋白为蛋白质来源,用于胃肠道消化功能正常患者 短肽型制剂 以短肽为蛋白质来源,简单消化即可吸收,用于胃肠道有部分消化功能的患者 氨基酸型制剂 以氨基酸为蛋白质来源,不需消化可直接吸收,用于短肠及消化功能障碍者 供给方式 一次性投给 每次不超过200ml,每天6-8次,一般仅用于经鼻胃管或经皮胃造瘘的患者 肠内营养泵输注 是一种理想的EN输注方式,一般开始速度不宜快,浓度不宜高,可由20-30ml/h开始,逐步增至100-150ml/h,浓度亦逐渐增加 间歇重力输注 每天4-6次,每次250-500ml,输注速度为20-30ml/min,此法在临床上使用较广泛,患者耐受性好 肠内营养支持的护理 妥善固定喂养管,避免管道脱落 经鼻胃管者每日清洁鼻腔 做好造瘘口护理,避免感染等并发症 喂养结束时规范冲管,保持管道通常,避免堵塞 根据病情和耐受情况合理调整喂养次数和速度,满足需要 室温下保存的营养液可以不加热直接使用,在冷藏柜中保存的应加热到38-40℃后再使用 自配营养液现配现用,配制好的营养液最多冷藏保留24h 气管插管病人在使用肠内营养时床头抬高30-45︒,4-6h口腔护理,做好分泌物吸引 高误吸风险和对胃内推注式肠内营养不耐受者使用持续输注的方式 评估患者营养状况改善情况 评估患者每日出入量 观察患者有无恶心、呕吐、腹胀、腹泻等不耐受情况 观察患者进食后有无痉挛性咳嗽、气急、呼吸困难 评估患者的胃,若24h<500ml且没有其它不耐受表现,不需要停用 按医嘱正确监测血糖 感染性 以吸入性肺炎最常见,是EN最严重和致命的并发症 机械性 粘膜损伤、喂养管堵塞、喂养管脱出 胃肠道 恶心、呕吐、腹胀(10-20%);腹泻(最常见) 代谢性 高血糖和低血糖